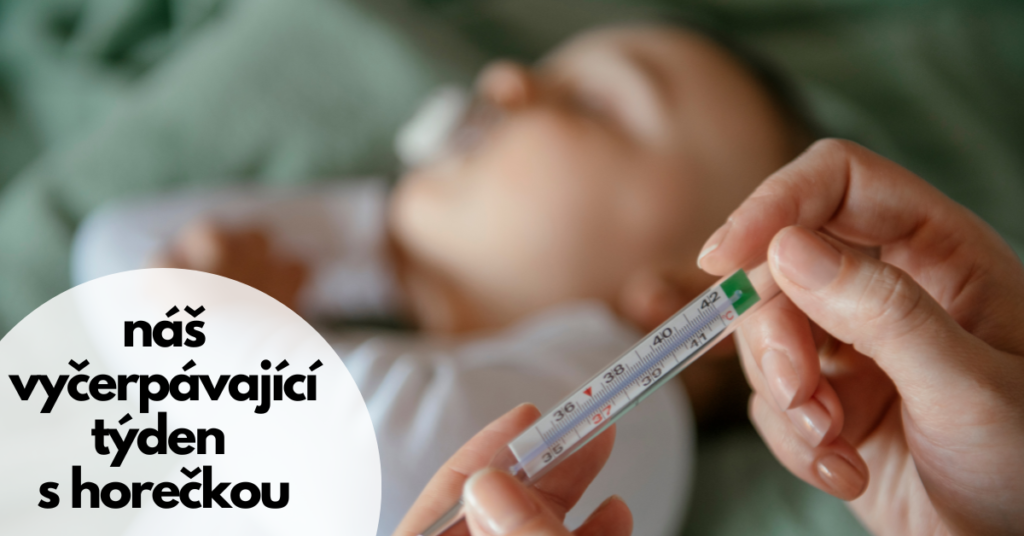
V uplynulých dnech jsem vůbec neměla prostor na to, abych pro vás tvořila další obsah. Dcerunka byla nemocná a bylo to pro nás pro všechny velmi vyčerpávájící. Její onemocnění mi přineslo několik překvapení, bohužel ne vždy příjemných. Rozhodla jsem se vám o své zkušenosti napsat, abyste byli v podobné situaci o krok napřed a měli informace, které vám pomohou lépe se zorientovat.
Dozvíte se mimo jiné to, co je to šestá dětská nemoc, proč se vyšetřuje CRP, co může znamenat horečka bez dalších příznaků nebo co by vám měl lékárník říct, když vydává antibiotika…
Jak kovářova kobyla málem chodila bosa...
Minulé úterý dostala Dcerunka horečku. Ta sice po podání antipyretik poklesla, nicméně se opakovaně vracela i v následujících dnech (jak řešit horečku se dozvíte zde). Dcerunka neměla žádné další příznaky, proto jsem měla podezření na šestou dětskou nemoc.
Co je to šestá dětská nemoc?
Šestá dětská nemoc (exanthema subitum, roseola infantum) je onemocnění virového původu, které postihuje pouze děti. Projevuje se horečkami, které trvají tři až čtyři dny. Mohou ale nemusí být přítomny další symptomy. Poté se na těle objeví vyrážka, která po několika hodinách až dnech zase sama zmizí. Léčba je pouze symptomatická, to znamená, že se podávají léky na snížení horečky (antipyretika) a dbá se na dostatečnou hydrataci dítěte.
Po třech dnech s horečkami jsem zavolala pediatričce, jestli k ní máme přijít na vyšetření. Bylo to před víkendem a já jsem chtěla situaci řešit v klidu s naší ošetřující lékařkou a vyhnout se urgentní návštěvě pohotovosti.
Mám totiž zkušenost, že na pohotovosti může být čekárna plná nemocných pacientů, kteří jsou dalším možným zdrojem nákazy, že čekání může být pro nemocné dítě opravdu dlouhé a že to jednoduše není žádný příjemný výlet. Také preferuji, pokud mé dítě ošetří lékař, který zná celou jeho anamnézu a my známe jeho, a tak s ním můžeme řešit i následné problémy.

Pediatrička uvažovala podobně jako já, že se může jednat o šestou dětskou nemoc a doporučila mi vyčkat do víkendu na čtvrtý den onemocnění, kdy by se měla projevit vyrážka. Pokud by se o šestou nemoc nejednalo, pravděpodobně by se objevily další příznaky jako jsou kašel, rýma, průjem, které by poukazovaly na bakteriální infekci. V takovém případě mi doporučila návštěvu pohotovosti, abychom si vyzvedli antibiotika a včas zahájili léčbu.
Vyrážka se o víkendu nedostavila, neobjevily se ale ani žádné další příznaky. Horečka pokračovala dál, po podání léků sice vždy odezněla a Dcerunka fungovala jako zdravé dítě (byla veselá, hrála si, měla zájem o běžné aktivity, při horečce pila více než obvykle, takže ani nehrozila dehydratace), ale v krátkých intervalech se horečka vracela, takže jsme museli léky na snížení horečky začít kombinovat (vysvětlení hned následuje).
Různé názory na kombinování antipyretik
Léky na snížení horečky pro děti obsahují účinnou látku paracetamol nebo ibuprofen. Podle oficiálních doporučení je pro samoléčbu možné využít pouze jednu z těchto účinných látek. To znamená, že pokud zvolíte lék s paracetamolem, používáte jen tento a nekombinujete ho s ibuprofenem. Pokud je potřeba lék podat znovu, můžete to udělat až po uplynutí určitého časového intervalu (obvykle 6 až 8 hodin).
Pokud se vám nedaří horečku snížit, může vám lékař doporučit přidat do terapie i lék s druhou účinnou látkou. Pamatujte ale na to, že i při kombinované terapii musíte vždy dodržet časový interval pro další podání léku. Například: pokud jste dítěti dali paracetamol a horečka neklesá, po 3 až 4 hodinách můžete podat ibuprofen. Pokud je potřeba opět podat lék, po 3 až 4 hodinách zvolíte opět paracetamol (což je 6 až 8 hodin od prvního podání paracetamolu a tím dodržujete doporučený časový interval pro opakované podání léku).

V pondělí ráno jsem opět zavolala do ordinace pediatričky, protože to byl už šestý den s horečkami bez jasné příčiny. Naše lékářka měla dovolenou, přítomné sestře se zdravotní stav Dcerunky taky nepozdával, tak nás odeslala k zastupující pediatričce.
Ta jako pravděpodobnou příčinu určila močovou infekci, která se taktéž může projevovat vysokými teplotami bez dalších výrazných příznaků. Dcerunce odebrali krev pro test CRP.
Co je to CRP?
CRP označuje C-reaktivní protein, což je bílkovina přítomná v krvi při zánětlivých onemocněních. CRP test běžně pomáhá rozlišit, jestli je onemocnění způsobeno virem či bakterií. U zdravého člověka jsou normální hodnoty v jednotkách mg/l, infekce virového původu má hodnotu do 30 mg/l, nad toto číslo se uvažuje o bakteriální příčině. Hodnoty nad 200 mg/l představují velmi vážnou infekci. CRP nemusí značit pouze virovou či bakteriální infekci, je přítomen v krvi také při autoimunitních onemocněních, infarktech, při pooperačních stavech, nádorech… proto konečnou diagnózu vždy stanovuje lékař po celkovém vyšetření.
Hodnota CRP Dcerunky byla hodně vysoká, blížila se velmi vážným infekcím a upřímně mě to vyděsilo, protože jsem nic takového nečekala. Dcerunka se vůbec nechovala jako nemocné dítě (jen přes den trochu více spala a v noci byl její spánek přerušovaný a uplakaný, to jsem však přičítala horečce). Lékařka udělala vyšetření moči a předepsala antibiotika. Jako diagnózu stanovila močovou infekci, což mohlo být běžné nekomplikované onemocnění stejně jako zavážný stav s možnými trvalými následky.
Infekce močových cest (IMC)
Infekce močových cest patří k nejčastějším bakteriálním infekcím v dětském věku. Podle lokalizace se dělí na infekce dolních močových cest – cystitidy (záněty močového měchýře) a infekce horních močových cest – pyelonefritidy (záněty ledvin). Cystitidy jsou oproti pyelonefritidám méně závažné, neléčená nebo pozdě léčená pyelonefritida může způsobit trvalé poškození ledvin, jehož následkem může být hypertenze a postupné snižování funkce ledvin.

Jako lékárnice jsem si po příchodu domů samozřejmě přepočítala dávku antibiotik. Další překvapení dne, Dcerunka byla vzhledem k výsledku CRP i diagnóze výrazně poddávkovaná. Správně měla dostat téměř jednou tolik antibiotika, než měla předepsáno. 😯😯😯
Dávkování antibiotik
Dávkování antibiotik je uvedeno v odborné informaci o léku (SPC), kterou má každý lékař a lékárník k dispozici. Antibiotika se u dětí dávkují podle konkrétní hmotnosti, proto se množství antibiotika určuje individuálně pro každé dítě podle jeho váhy a diagnózy.
Každý lékárník by měl při výdeji antibiotika zkontrolovat, jestli je předepsaná dávka v souladu s odbornou informací. Pokud je dávka chybná, lékárník je povinen dávkování zkonzultovat s lékařem. Jenže zde je trochu háček – pokud lékárník nezná indikaci (konkrétní onemocnění), dávka antibiotika může být podle SPC poměrně různá – v praxi může být velký rozdíl, jestli lékař antibiotikem léčí lehké nekomplikované onemocnění, nebo závažnou bakteriální infekci.

Chtěla jsem zavolat zpět zastupující lékařce, abych s ní vyřešila nízkou dávku antibiotik, jenže ta ten den pracovala pouze do 14 hodin, takže hovor s ní už jsem nestihla. 
Co by vám měl k antibiotikům říct lékárník
Lékárník by vám při výdeji měl sdělit více informací než jen to, jaká je předepsaná dávka léku. Měli byste se dozvědět, jak přípravek užívat (v jakém časovém intervalu, jestli s jídlem nebo bez něj, jestli je omezená konzumace některých potravin (např. mléčných, kyselých), u tekutých antibiotik by měl lékárník zmínit důležitost protřepání před podáním léku…), jak dlouho přípravek brát (obvykle do vybrání balení nebo do další kontroly u lékaře, nikdy nevysazujte antibiotika bez porady s lékařem!), jak přípravek uchovávat (při pokojové teplotě, nebo v lednici), dále by měl upozornit na možné interakce s léčivy či potravou nebo na ovlivnění účinku jiných léčiv (např. antikoncepce), na nežádoucí účinky (např. průjem) a další. Množství informací, které je důležité sdělit, záleží také na druhu antibiotika, nicméně nikdy by se výdej neměl zredukovat pouze na napsání 1-0-1 na krabičku léku.

Další den jsem zavolala zastupující lékařce naší pediatričky znova, jenže ta pro svou akutní nemoc neordinovala vůbec. 
Další postup už nebyl s kým dál probírat, tak jsem pokračovala v podávání antibiotik podle poslední konzultace s rodinnou lékařkou (v souladu s SPC a stavem Dcerunky). Domluvila jsem se s ní také na tom, že pokud by antibiotika nezabrala nebo by se cokoliv zkomplikovalo, už bychom na nic nečekali a jeli přímo do nemocnice, kde pracuje, aby na zdravotní stav Dcerunky dohlédla sama a udělala další potřebná vyšetření. Nevím, co bychom bez ní dělali…
Antibiotika naštěstí zabrala a třetí den po té, co je Dcerunka začala užívat, horečky přestaly. Doufám, že se její stav bude nadále zlepšovat a povede k jejímu úplnému uzdravení. Až je dobere, půjdeme na kontrolu k naší pediatričce, která udělá další vyšetření.
Nemůžu se dočkat, až se zase trochu více vyspím. Byl to velmi náročný a únavný týden…
Tato zkušenost je pro mě zarážející. Nechci na nikoho ukazovat prstem a obviňovat, jen mě děsí představa, že kdybych neznala léky a jejich působení, Dcerunka nedostane včas adekvátní léčbu a její stav se může zbytečně komplikovat nebo vést k vážným trvalým následkům.

Co můžete udělat vy?
Nebojte se lékárníka zeptat na kontrolu dávkování a vlastně na jakoukoliv otázku, která vás k užívání antibiotik zajímá. Sdělit důležité informace je jeho povinnost stejně jako zajistit, že pacient dostává správný lék ve správné dávce se všemi potřebnými informacemi k jeho užívání.
Pokud máte jakékoliv pochybnosti ohledně zdraví vašeho dítěte, nebojte se lékaři znovu ozvat – klidně jen telefonicky. Lepší je telefonát navíc, než možné zdravotní komplikace a váš další stres.
Zapisujte si informace o průběhu onemocnění – lékaři to může při vyšetření výrazně pomoci. Určitě vás bude zpovídat, jak často má dítě horečky, jak vysoké jsou, kolik pije, kolik čůrá apod. Ze své zkušenosti vím, že ačkoliv člověk může být připravený na to, co chce lékaři sdělit, v reálu může říct jen zlomek informací. Proto doporučuji si vše napsat. Někdy mají maminky z otázek lékaře pocit, jakoby dítěti neposkytovaly dostatečnou péči – není to tak, lékař jen potřebuje co nejvíce informací, které mu pomůžou se správnou diagnózou, proto je důležité mu je poskytnout.
Já jsem si u tohoto onemocnění Dcerunky psala minimálně to, jaký lék podávám, v kolik hodin a jaká je aktuální teplota – díky těmto informacím jsem hned na první pohled viděla, kdy můžu podat další lék, jaký mám zvolit a nechybovala jsem u toho (což se při nočním podávání léčiv opravdu hodí). Také jsem měla přehled o tom, jak jsou horečky vysoké a časté, což se mi potom snadno lékařům komunikovalo. Dále jsem sledovala, kolik tekutin Dcerunka vypije, jak vypadají její plenky (jestli nejsou přiliš suché nebo vizuálně či pachově neobvyklé…), kolik jídla sní a jaké je její celkové chování.
Závěrem...
Horečky bez symptomů mohou znamenat šestou dětskou nemoc, mohou být ale také příznakem onemocnění močových cest, tak na to pamatujte, kdybyste se dostali do podobné situace.
Snad vám naše zkušenost předala informace, které jsou praktické a hodnotné. Moc bych vám ale přála, abyste je nikdy nemuseli využít a aby vaše dětičky byly jen a jen zdravé. 🙂
Pokud máte jakékoliv pochybnosti nebo otázky ohledně vašeho zdravotního stavu či zdravotního stavu vašeho dítěte, obraťte se na lékaře, který poskytne profesionální diagnózu a doporučí nejvhodnější léčebné postupy přizpůsobené vašim individuálním potřebám. Zde uváděné informace jsou obecného charakteru, nejsou poskytováním zdravotní péče a nenahrazují odbornou zdravotní péči či konzultaci s lékařem.
Zdroje informací:
Urol. praxi, 2015; 16(3): 102–105
Pediatr. praxi 2015; 16(4): 238–242
Praktické lékárenství 2018; 14(1): 16–18
Pediatrie pro Praxi, 2007; 1: 24–2
Horečka u dětí. Online. Pediatrie Dědek. 2014. Dostupné z: https://www.pediatriededek.cz/prakticke-rady/item/44-horecka-u-deti. [cit. 2024-02-29].
www.lekarskeslovniky.cz
www.wikiskripta.eu

Pomáhám maminkám v nejistých začátcích jejich mateřství a sdílím s nimi své zkušenosti a znalosti, které mám jako máma a lékárnice. Laskavě, přirozeně, odborně. Můj příběh naleznete zde: https://www.marieborovickova.cz/muj-pribeh/